気管支喘息
気管支喘息の起こるわけ
喘息は、空気の通り道である気管支が狭くなって空気が通りにくくなる状態(ぜんそく発作)がくりかえしおこる慢性の病気です。発作の時には、気管支をとりまく筋肉が収縮する、気管支粘膜にむくみがおこる、分泌物(痰)が増える、という三つのことが同時に起こり、いずれも気管支の内腔が狭くなる方向に働きます。
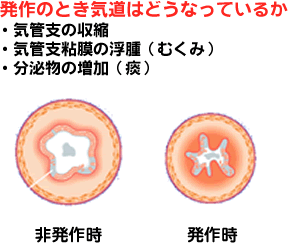
空気は狭い気管支を通るとき、ひゅーとかぜーという音になり、これを喘鳴(ぜんめい)といいます。空気が十分入らないので苦しいですし、分泌物がひっかかって痰のからんだ咳が出ます。咳き込んで吐くことがありますが、吐くのは痰なので、吐いてしまうと楽になることもあります。
気管支がひろがると、もとのように楽になります。ですから、昔は喘息は発作が出たときだけ気管支を広げてやればいいと考えられていました。ところが、最近になって、問題なのは気道に起こっているアレルギーの炎症で、これがくりかえす発作によって持続すると、気道が過敏になり、気管支がもとのように戻らなくなってくるということがわかってきました。
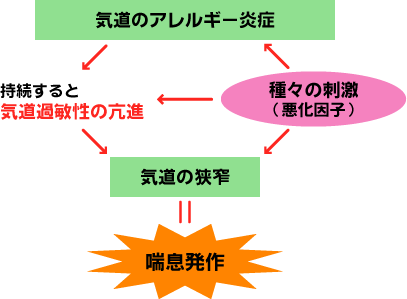
ですから、起こった発作をおさめるのではなく、発作が起こらないようにしようという治療に変わってきたのです。
気管支喘息の悪化原因
子どもの喘息の90%はアレルギー体質があり、ダニアレルギーがあります。ホコリっぽいところに行くと咳が止まらなかったり、ぜいぜいいい始めるのはダニやホコリのアレルギーのある場合に起こります。でも、喘息を起こす悪化要因は実はいろいろあるのです。なるべくこういう悪化要因を身の回りから失くすことが喘息発作を防ぐのに重要なのです。どういうきっかけで発作をおこすか、分析してみましょう。
-
アレルゲン(アレルギー反応を起こす物質)
血液検査や皮膚検査で簡単にわかります。ハウスダスト、ダニ、カビ、ペットの毛や上皮など、環境アレルゲンとよばれるものは、吸い込まれると、気道にアレルギー炎症をおこして発作をおこします。こういう場合はまず、掃除です。ダニ、ホコリ、ペットの毛は掃除機かけでずいぶん減らすことができます。くわしくは環境整備の項で。
-
感染症
小さいお子さんをお持ちのお母さんは、かぜをひくとぜいぜいいう、ということに気がついているでしょう。かぜはほとんどがウイルス感染ですが、ウイルスによっては気道に炎症をおこし、喘息発作をおこすことがあります。かぜの予防や、かぜをひいたら早めに治療、ということも発作の予防につながります。
-
運動
運動することによって、乾燥した冷気が気道にはいってきておこすのが運動誘発喘息です。喘息が重症であれば、ちょっとした運動でも発作が起きますし、喘息の軽い人でも、マラソンのような過酷な運動をすれば発作が起きます。だからといって運動をしていけないわけではありません。学校の体育やクラブ活動くらいの運動で喘息発作が出ては困ります。ちゃんとした発作予防の治療を続けていれば、ふつうに運動ができます。ただ、発作をおこしやすい運動とおこしにくい運動があります。
-
気象条件(温度、湿度、気圧の変化)
過敏な気道は、空気の微妙な変化でも刺激になります。季節の変わり目、すなわち春と秋が喘息発作のシーズンです。朝夕の気温差が大きい、毎日の気温や湿度の変化が激しい、台風(低気圧)がやってくる、などが発作をおこりやすくします。
-
大気汚染
空気が悪いと、気道の粘膜を直接刺激します。排気ガスや煙は喘息の大敵です。とくに、喘息の患者さんのいるご家庭では、タバコの煙は厳禁です。ご家族はぜひ禁煙していただき、どうしても無理なら、外で吸ってください。そのほか、線香や花火の煙も直接吸い込むと発作になりますのでご注意。
-
心因、ストレス、疲労、睡眠不足
いわゆる体調の悪いときは発作が出やすいのです。不規則な生活や睡眠がとれないとき、旅行に出かけたときは要注意。
思春期になると、心因やストレスで発作を起こしやすくなることもあります。薬だけでなく、子どもの置かれている状況や心理的な背景まで分析する必要があります。 -
笑いすぎ、食べすぎ
大笑いすると、そういう呼吸運動がきっかけになってぜいぜいが始まる人がいます。これはとても気道過敏性が高いのです。笑ったくらいで発作が起きてはいけません。治療が必要です。
また、食べすぎや、きついスカートをはいた、など横隔膜を圧迫するようなことも発作の誘引になることがあります。
気管支喘息の薬物療法
気管支喘息の治療には、大きく分けてふたつあります。
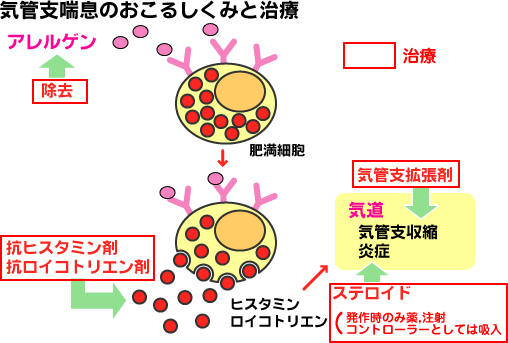
ひとつは、発作を「予防する薬」です。コントローラーといいます。発作をおこさないようにコントロールする、という意味です。何度も発作を起こすようなひとは、発作を起こさないように予防する、発作をゼロにすることが必要です。これは、アレルギーの炎症を抑える薬でもあるので、一番は、ステロイドの吸入薬です。いろいろ種類も剤型もあります。それから、ロイコトリエン拮抗剤という抗アレルギー剤(オノン、シングレア、キプレスの飲みぐすり)も、有効な予防薬で、乳幼児はこちらから開始します。
もうひとつは、発作を「止める薬」です。レリーバーといいます。起こってしまった発作は、気管支を広げて楽にしなくてはなりません。楽にする、という意味です。気管支拡張剤には、吸入も飲み薬も貼り薬もあります。発作になったら使っていいのですが、これだけで喘息は治りません。なるべく、気管支拡張剤を使わなくてよいように、コントローラーをうまく使うのが喘息の治療です。気管支拡張剤の飲み薬や貼り薬を2週間分も処方するのはNGで、コントローラーで、症状をおちつかせることが大切です。貼り薬は手軽に使えるし、よく処方されるのですが、かぜの咳には効きません。喘息の咳にしか効かないのです。また貼り薬は、薬成分がゆっくり皮膚に浸透して血中成分をあげ、長時間作用するのが持ち味です。しかし、後発品のツロブテロールテープは長時間作用しないので、使用をお勧めしません。
子どもの喘息の治療には、専門の学会が作ったガイドラインというものがあります。専門医でない、一般の小児科医、臨床医にも正しい治療をしてもらおうというのがガイドラインです。(小児気管支喘息治療・管理ガイドライン2020)
ガイドラインでは、子どもの喘息の重症度と年齢によって治療薬の選択が変わってきます。例えば、いちばん発症や発作が多いのは2歳から5歳なのですが、そのなかでも、年に1~2回風邪をひくとぜいぜいいうが、あとは元気、という場合は、間欠型で、その時だけの発作を抑える治療を短期間行うだけで構いません。しかし、風邪をひくたびにぜいぜいいうとか、そういうエピソードが年に3~4回以上あるとか、風邪もひいていないのに日頃からぜいぜいいう場合には、軽症持続型といって、抗炎症作用のある「予防する薬」を続けて、発作がおこらないようにすることが必要です。まずは飲みやすく副作用もほとんどないロイコトリエン拮抗剤を飲んで、それが効かなければ、吸入療法に入ります。
喘息の発作は1回1回を見ると、「風邪をひいたから喘息がおきた」なので、風邪の間をしのげばいいように思いますが、発作は1回1回を点で診るのではなく線で診る必要があります。同じことが、先月も起きてる、2か月前も起きてる、となるとこの子は「喘息で、風邪によって発作が毎回起きてる、だから喘息の治療が必要だ」と考えるのです。そもそも、2才以上になると、喘息でない子は風邪をひいてもぜいぜいいいません。軽症持続型であれば、風邪が治っても薬を続けて次の発作を予防することが大切なのです。
6才になると、呼吸機能やFeNOなど、呼吸状態を評価する検査ができます。発作がないだけでなく、正常の呼吸機能かどうかで、喘息の状態を評価します。
喘息の治療は根気がいります。患者さんは、しんどいとき、苦しいときは一生懸命薬も飲むし吸入もするけれど、発作がなくなると、薬をやめてしまいます。でも本当に続けてほしいのは、発作を予防するコントローラーなのです。3~6ヶ月続けて発作をゼロにすれば、薬を減らすことを検討できます。飲み薬や吸入もいろんな種類や製剤がありますので、いちばん患者さんに負担がなく、続けやすく、やりやすい方法を選べます。専門医なら、いろんなやり方を知っています。ご相談ください。
環境整備 ~掃除の仕方~
喘息の子どもの90%は、ダニアレルギーです。身の回りから、ダニやホコリを減らすための環境整備をこころがけましょう。
- 床材は、じゅうたんや畳をなるべく避ける
- 掃除機は1日1回はかける。掃除のときは窓を開け、換気する
- 3日に1回は、1平方メートルを20秒かけるという、ゆっくりじっくりの掃除機かけを
- 布団は週に1~2回は干して掃除機をかける
- ぬいぐるみやクッション、布のソファーはおかない
- 家具は壁から少し離す
- 室内の湿度は50%前後に保つ
- 室内に洗濯物を干さない、風呂場の湯気や台所の煙は換気扇で排気する
- 毛のあるペットは飼わない
- エアコンのフィルターはシーズンに2~3回は掃除する
とはいえ、毎日掃除ばかりもしてられません。なるべくダニやホコリの増えない部屋づくりをし、湿気を増やさないようにして掃除を楽にしていきましょう。
発作時の対応
発作といっても軽いものから重いものまでさまざまあります。小発作では、軽くヒューヒューいっていても、本人は元気で、普通に生活ができます。中発作になると、ひゅーひゅーぜーぜーが強くなり、呼吸困難も少し出てきます。話すのが苦しくなりあまり眠れず食欲もおちてきます。赤ちゃんであれば機嫌が悪くぐずぐずいいます。この段階で発作の治療が必要です。大発作になると、動けなくなり、苦しくて横になれず、呼吸困難が強くなり顔色も悪くなります。ここまでくるとすぐ病院を受診してください。
発作時には気管支拡張剤が第一選択です。吸入器(ネブライザー)をもっていれば気管支拡張剤を吸入するか、頓服の内服をします。発作止めの薬を使って30分でよくならなければ、病院を受診したほうがよいでしょう。貼り薬はゆっくり効いてくるので発作を早くしずめたいときにはあまり効果はありません。また耳鼻科やアレルギー専門でない小児科で咳をしていると、アスベリン、メジコンなどの鎮咳剤(咳止め)が処方されることがありますが、喘息発作時に鎮咳剤は禁です。咳を止めると気管支に痰がたまってくる恐れがあります。
発作時には水分をよくとりましょう。ただでさえ食欲が落ちて脱水傾向になりますが、水分が足りなくなると、痰が粘っこくなって苦しくなります。また、衣服をゆるめて、楽な姿勢になりましょう。上を向いて寝るのは苦しいので、何かにもたれて寝るとか、布団や枕を胸に抱いて背中をまるくして寝るのが楽です。赤ちゃんなら、お母さんに抱っこされてしがみつく形が楽になるでしょう。
発作のとき、病院に行くかどうかの判断はしばしばお母さんを悩ませます。少しぜーぜーいっていても、眠れていればいいですが、咳き込んでなんども起きる、息が速くなり胸がぺこぺこ上下する、顔色が悪い、などあれば、救急に受診したほうがいいでしょう。
運動誘発性喘息
運動すると、冷たい乾燥した空気が急速に気道に入ってきて、その刺激で発作を起こすことがあります。だからといって運動を禁止するわけではありません。小学生、中学生にとって、運動を止められるというのは大人の考える以上につらく、自己否定につながるものです。ふつうの運動ができるくらいにふだんの喘息をコントロールしておきましょう。
- 運動前にウォーミングアップをする
- 持久走ではマイペースで走り、苦しくなったら休む
- 運動中に休止(インターバル)をとる
- 発作を起こしにくい運動は水泳
- 発作を起こしやすい運動はマラソン
- 運動前に気管支拡張剤を吸入または内服しておくと発作が出にくい
わからなければ、相談してください。
日記とピークフローモニタリング
喘息はきちんと決められた薬を使うこと、日常生活を規則正しくおこなうことが大切な病気です。生活や服薬の状況、症状を記録しておく日記は、発作のコントロールに重要な役目をします。
とくに、ピークフローといって、思いっきり吹いたときの呼吸のスピード(最大呼気流量)を測定すると、喘息の状態が家庭でもわかります。ピークフローメーターという簡単な器械で測定できます。発作が出始めると、自覚する前にこの数値が下がってくるので、日頃からこれを測定して記録しておくとよくわかります。ピークフローが下がってきたところで、気管支拡張剤やステロイド吸入を増やすなど、治療を強めると、大きな発作にならず家でコントロールすることができ、これをピークフローモニタリングといいます。
喘息の治療では患者さんの「自己管理」というものが大切で、いかに、喘息を理解し、自分の喘息の状態を判断し、ちゃんと薬が続けられるか、ということが喘息を治していく鍵になるのです。
子どもの喘息は、大きくなったら治る、と昔は言われていました。しかし、最近の研究では、いったん治ったように見えても、呼吸機能が悪かったり、成人してから再発する、という人が半数を占めているといわれています。気管支が発達して大きくなる過程で、どう治療し、どう気管支の炎症を抑えていくかということが子どもの喘息の治療で重要なのです。

 待ち時間
待ち時間 TEL
TEL